Cushings syndrom
Finlands Endokrinologförening rf
14.10.2022 Niina Matikainen
Cushings syndrom har fått sitt namn efter den amerikanska hjärnkirurgen Harvey Cushing. Han var den första som beskrev sjukdomen i början av 1900-talet. Cushings syndrom innebär ett överskott i kroppen av hormonet kortisol eller dess derivat. Sjukdomen kan vara endogen, det vill säga komma inifrån kroppen, eller vara en följd av långvarig användning av kortisonpreparat. Här behandlas endast endogent Cushings syndrom, som nästan alltid har sitt ursprung i en hormonbildande aktiv tumör i hypofysen, binjurarna eller ibland också någon annanstans i kroppen. Tumören är för det mesta godartad. Cushings syndrom är en mycket sällsynt sjukdom och i Finland upptäcks årligen ett tiotal nya fall.
KORTISOL, BINJURARNA OCH HYPOFYSEN
Binjurarna och hypofysen. Människan har två binjurar och de är belägna ovanför njurarna. Binjurarna består av två delar: märgen som är det yttre skiktet och barken som är det inre skiktet. I märgen bildas hormonerna adrenalin och noradrenalin, som inte har något att göra med Cushings syndrom. I barken bildas ett flertal hormoner och de viktigaste är kortisol, aldosteron (ett saltreglerande hormon) och förstadier till manliga könshormoner. Vid Cushings syndrom spelar kortisol den största rollen. Funktionen i binjurebarken regleras av hormonet kortikotropin (ACTH) som produceras i hypofysens. Kortikotropin utsöndras i hypofysen, som reglerar ett flertal hormoners funktion. Det transporteras via blodbanan till binjurebarken där det stimulerar framför allt kortisolproduktionen. Om det bildas för mycket ACTH i kroppen, bildas det också för mycket kortisol. ACTH kallas också adrenokortikotropt hormon.
Kortisol. Kortisol är ett livsviktigt hormon för vår överlevnad. Det påverkar alla celler och det behövs för våra grundläggande livsfunktioner, inte minst i stressituationer, exempelvis vid operationer och svår sjukdom. Läs mer om symtom på kortisolbrist här. Överskott av kortisol i kroppen ger många olika symtom och de kliniska fynden kallas Cushings syndrom.
VILKA SYMTOM GER CUSHINGS SYNDROM?
Symtomen kan utvecklas mycket långsamt under flera månader och år eller mycket snabbt. Alla får inte samma symtom utan symtomen varierar individuellt. Symtom på överproduktion av kortisol är svåra att upptäcka eftersom många av dem såsom fetma, högt blodtryck eller diabetes även i övrigt är mycket vanliga. Typiska allmänsymtom är nedstämdhet eller depression och en overklig känsla av att vara en annan människa. Ansiktet blir rundare (månansikte) och rödbrusigare och det ansamlas fett ovanför nyckelbenen, i nacken och kring midjan. Viktuppgång och svullnadskänsla är också ofta förekommande symtom. Det uppstår hudförändringar, till exempel tunn hud, blåmärken och rödvioletta bristningar i huden (jämförbara med graviditetsärr) på olika ställen på kroppen som tecken på att bindväv brustit. Muskelsvaghet och muskelförtvining är tidiga symtom: Man blir trött i benen och armarna och det är svårare att stiga upp från en stol. Hos kvinnor förekommer ökad kroppsbehåring och oregelbunden menstruation och hos män nedsatt könsdriften. Benskörhet är ett vanligt symtom och hos vissa patienter kan benbrott vara det första symtomet på sjukdomen.
HUR DIAGNOSTISERAS CUSHINGS SYNDROM OCH HUR UTREDS ORSAKERNA?
Det är ofta lätt att utesluta Cushings syndrom. Däremot är det svårare att verifiera diagnosen, eftersom sjukdomen är sällsynt och diagnosen måste ställas utifrån en kombination av befintliga symtom och avvikande resultat från ett flertal tester av kortisolomsättningen i kroppen. Vid misstanke om Cushings syndrom görs ett enkelt belastningsprov (dexametasontest). Då intar man kl. 23 på kvällen 1 eller 1,5 milligram dexametason. Nästa morgon tas ett venöst blodprov för att bestämma kortisolnivån i serum. Hos en frisk person sjunker kortisolvärdet, men hos en person med Cushings syndrom sjunker det inte. Alternativt görs en dygnssamling av urin för att utreda kortisolhalten. Närmare undersökningar görs antingen på vårdavdelning eller på poliklinik. Syftet är att bekräfta att patienten har Cushings syndrom och att samtidigt utreda orsaken till sjukdomen. En undersökning som brukar göras är bestämning av kortisol i serum eller i saliven kl. 23 eller 24. Efter bekräftad diagnos avgörs det, om avbildningar ska göras av hypofysen, binjurarna eller någon annan del av kroppen och om det behövs ett kortikotropintest (CRH). Beslutet fattas utifrån ACTH-halten och den samlade situationen.
Möjligheterna att ställa diagnos och att utesluta Cushings syndrom kan försvåras av bland annat medicinering, sporadisk kortisolutsöndring, undernäring, stor stress, njursvikt och graviditet.
SKILLNADER I SJUKDOMSFORMER
Symtomen är likartade trots att Cushings syndrom kan utvecklas via flera olika mekanismer. Följaktligen går det inte skilja åt de olika sjukdomsformerna utifrån symtom eller fynd.
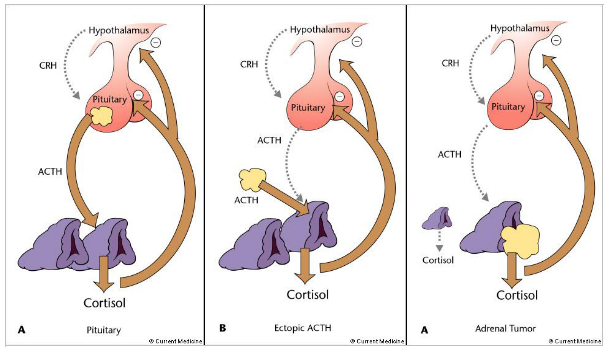
Hypofystumör. En hypofystumör är den vanligaste (70 %) orsaken till Cushings syndrom. Tumören är oftast godartad, liten och ger i sig inga symtom. Symtomen beror i stället på att ACTH-hormon som produceras i tumören stimulerar kortisolproduktionen i binjurarna. En tumör upptäcks ungefär hos varannan patient vid en magnetkameraundersökning av hypofysen. För att i övrigt påvisa en tumör görs därför en undersökning, där röntgenläkaren för in långa katetrar av plast från ljumskvenen till hypofysvenerna. Vid undersökningen tas venösa blodprover från hypofysen. Samtidigt påskyndas ACTH-utsöndringen i hypofysen genom att patienten intravenöst ges hormon som frisätter ACTH. Cushings syndrom beror på en tumör i hypofysen, om ACTH-halten är mångdubbelt högre i prover tagna från hypofysvenerna än i prover tagna från övre hålvenen. Undersökningen görs på sjukhusavdelning och blodutgjutningar i ljumsken är den vanligaste komplikationen.
Binjuretumör. Binjuretumörer är den näst vanligaste orsaken till Cushings syndrom. Tumören är vanligen godartad men den kan också vara elakartad. Tumören finns i den ena binjuren och förstoring av binjurebarken förekommer ytterst sällan i båda binjurarna. Tumören syns alltid på datortomografi av bålen.
Ektopisk tumör i hypofysen och binjurarna (ektopiskt ACTH-syndrom). Tumörerna kan dels vara mycket små, godartade tumörer som är svåra att upptäcka, dels stora elakartade tumörer som lätt kommer fram vid bilddiagnostiska undersökningar. Också i det här fallet beror symtomen på att ACTH bildas i tumörerna och stimulerar produktionen av kortisol i binjurebarken. Ektopisk betyder här att tumören är belägen utanför hypofysen och binjurarna.
HUR BEHANDLAS CUSHINGS SYNDROM?
Operation är den primära behandlingsmetoden, oberoende av vilken tumörtyp som är orsaken till sjukdomen. Ett kirurgiskt ingrepp är inte alltid möjligt och då behandlas sjukdomen i stället med läkemedel som hämmar kortisolbildningen eller med strålbehandling av tumören. I vissa fall med båda metoderna, och ibland är alternativet att operera bort båda binjurarna. Operationen görs vanligen genast när det är klart vad sjukdomen beror på. Ibland behandlas symtomen hos patienter som är dåliga först med läkemedel i några månader för att förbättra deras allmänkondition.
Hypofysberoende Cushings syndrom. Hypofysberoende Cushings syndrom behandlas genom att den ACTH-producerande hypofystumören opereras bort. Andra metoder är läkemedelsbehandling som hämmar kortisolproduktionen och strålbehandling av hypofysen. Vidare kan läkemedlet pasireotid som hämmar ACTH-utsöndringen i hypofysen sättas in. Strålbehandling verkar långsamt och ger inte alltid önskad effekt. Ett tredje alternativ är att operera bort båda binjurarna och ersätta binjurarnas produktion av kortisol och mineralkortikoid med tabletter.
Hypofysoperationer utförs oftast på en neurokirurgisk enhet men kan också utföras av en öronläkare. Operationsbeslutet fattas på ett multidisciplinärt möte med representanter från flera medicinska specialiteter. Numera utförs operationerna endoskopiskt (med titthålsteknik) via ena näsborren. Då uppstår det inga yttre sår vid operationen. Operationen går till så att läkaren via näsborren går in i kilbenshålan och kommer åt hypofysen genom att göra en öppning i benet under hypofysen. Med hjälp av endoskopet spåras tumören i hypofysen. Den avlägsnas med sug och därefter skrapas tumörkanterna bort. Öppningen i benet under hypofysen sluts med en vävnadsbit som tas från lårmuskeln. Näsborren är täppt i ungefär en vecka efter ingreppet.
Sjukdomen kan botas i 65–90 procent av fallen om tumören upptäcks vid operationen. Den kan dock återkomma många år senare. Ibland kan sjukdomen kvarstå i lindrigare form om tumören inte har kunnat avlägsnas helt och hållet. Om ingen tumör upptäcks vid operationen, kan det bero på att tumören är mycket liten eller på att den är belägen på något annat ställe i kroppen.
En operation via kilbenshålan är riskfri och allvarliga skador är relativt sällsynta. Operationsdödligheten är nästan lika med noll och synen skadas inte vid ingreppet. Hos största delen av patienterna fortsätter de övriga hormonerna i hypofysen att fungera på normalt sätt. Ibland kan det uppstå brist på dem och då ersätts de med hormonbehandling. Det händer att det inte går att täppa till öppningen i benet, utan klar ryggmärgsvätska rinner ut via näsan. Det är ofta ett övergående problem och det måste tillfälligt behandlas med en avledningsslang som placeras i ryggmärgens hålrum i ländryggen. Öppningen korrigeras med en ny operation om avledningen av ryggmärgsvätska inte hjälper eller om utsöndringen är extra riklig.
En del patienter kan få störningar i vattenutsöndringen efter operationen. De yttrar sig i riklig urinutsöndring eller vattenansamling i kroppen. Det är övergående symtom som lätt kan behandlas. För alla patienter sätts hydrokortisonbehandling in i samband med operationen eftersom kroppens egen kortisolproduktion är utslagen. Substitutionsbehandling med hydrokortison behövs i flera månader, ibland i upp till ett år eller ännu längre. Totalt är patienten inlagd på sjukhus i 4–5 dagar och skrivs sedan ut. Behandlingsresultaten bedöms på poliklinik ungefär 2–3 månader efter ingreppet. Uppföljningen på endokrinologisk poliklinik läggs upp individuellt.
Binjureberoende Cushings syndrom. En binjuretumör är nästan alltid godartad och 1–4 centimeter stor, men tumören kan också vara elakartad och är då större. Målet är alltid att elakartade tumörer ska avlägsnas. Tumörer framträder väl på datortomografi, och magnetkameraundersökning ger därför ingen extra vinst. I de flesta fall finns en tumör bara i den ena binjuren. När den sjuka binjuren är överaktiv, fungerar den friska binjuren inte alls och förtvinar. Men den återfår sin funktion så småningom när den sjuka binjuren tas bort.
Binjurar avlägsnas numera i första hand med titthålsoperation. Vid operationen måste hela binjuren tas bort eftersom det är praktiskt taget omöjligt att ta loss tumören från den förtvinade binjuren. Operationen sker i allmän narkos. Titthålsoperationen utförs via bukväggen eller ena sidan av buken och det görs några små hål för operationsinstrumentet och en del andra instrument. Öppen operation är en annan möjlighet. Den görs via bukväggen eller ena sidan av buken, men är ett betydligt mer påfrestande ingrepp än titthålsoperation. Öppen operation kan bli aktuell om tumören är mycket stor eller om en titthålsoperation av någon anledning inte kan utföras.
Både titthålsoperation och öppen operation är riskfria. De kan dock ge upphov till sårinfektioner, blödningar eller andra kirurgiska komplikationer. En bortopererad binjure innebär i sig inget problem om den andra binjuren blir återställd och börjar fungera normalt. Också när båda binjurarna avlägsnas fortsätter livet normalt efter ingreppet, om patienten får regelbunden behandling med kortisol och mineralkortikoid. Efter titthålsoperation kan man få andningssmärtor och smärta som strålar ut i axeln. Också de här symtomen försvinner inom några dagar. Blödningen kan vara kraftig under operationen om vävnaderna är mycket sköra till följd av sjukdomen. Cushings syndrom är förknippat med en viss benägenhet att få ventrombos. Därför är det viktigt att så snabbt som möjligt komma på benen efter operationen. Operationen lämnar kvar fyra eller fem 1–2 centimeter långa operationssår i bukhuden. Vid en öppen operation görs det ett relativt stort snitt i övre buken eller ena sidan av buken. De första dagarna efter operationen kan därför vara besvärliga och konvalescenstiden bli längre än vid en titthålsoperation.
Efter en titthålsoperation är du inlagd på en kirurgisk avdelning i 4–5 dagar. Vid en öppen operation tar återhämtningen en vecka. Efter det skrivs du ut och fortsätter hemma med hydrokortisonbehandling enligt anvisningar från sjukhuset. Stygnen avlägsnas normalt en dryg vecka efter operationen. Därhemma kan du duscha men bastubad är tillåtet först när stygnen har tagits bort. Efter en öppen operation är det förbjudet att lyfta tunga bördor i 4–6 veckor. Tänk på att promenader påskyndar tillfrisknandet. Kontakta genast din läkare, om operationssåren rodnar och bildar var efter sjukhusvistelsen. Hur lång sjukskrivning som behövs beror på allmänkonditionen och arbetsuppgifter. Efter en titthålsoperation är sjukskrivningen kortare än efter en öppen operation. Behovet av sjukskrivning bedöms individuellt men arbetsförmågan brukar återställas på några veckor eller månader. Uppföljningen på endokrinologisk poliklinik fortsätter ända tills du är återställd.
I samband med operationen sätts hydrokortisonbehandling in och den fortsätter efter operationen ända tills den friska binjuren har återhämtat sig. Hydrokortisondosen trappas ner gradvis efter operationen, när den friska binjuren visar tecken på återhämtning. Vid poliklinikbesöken utreds binjurens tillstånd med blodprover och vid behov med ett belastningsprov som klarlägger binjurens kortisolproduktion (ACTH-test). En frisk binjure återhämtar sig normalt på 3–12 månader. Om båda binjurarna har avlägsnats behövs det långtidsbehandling med hydrokortison och mineralkortikoid (saltreglerande hormon, Florinef). Separata råd om hydrokortisondoseringen ges på mottagningen. Blodproven för bestämning av kortisolnivån ska alltid tas på morgonen före hydrokortisontabletterna.
Ektopiskt Cushings syndrom. En tumör belägen utanför hypofysen och binjurarna som framkallar Cushings syndrom kan vara en stor elakartad tumör eller en liten godartad tumör. Tumören producerar ACTH som i sin tur stimulerar binjurarnas kortisolproduktion på samma sätt som vid den hypofysberoende formen av sjukdomen. Den vanligaste orsaken är en så kallad neuroendokrin tumör (NET) i lungorna eller i utrymmet mellan lungorna (mediastinum), men tumören kan vara belägen nästan var som helst i kroppen. På grund av sin storlek kan tumören framkalla en del symtom, eller så kan symtomen bero på överproduktion av kortisol. Symtomen kan utvecklas långsamt under många år. De kan också uppträda mycket snabbt och då är muskelsvaghet, högt blodsocker och kaliumbrist de viktigaste symtomen. Tumören utreds med vanlig datortomografi, magnetkameraundersökning, scintigrafi eller PET-avbildning. Tumören avlägsnas om det är möjligt. Om det inte går att operera bort tumören, måste båda binjurarna vanligen tas bort. På så sätt kan den ofta stora överproduktionen av kortisol åtgärdas, men nackdelen är att hydrokortison och mineralkortikoid måste användas livet ut. – Ektopisk betyder här att tumören är belägen utanför hypofysen och binjurarna.
EFTER BEHANDLINGEN
Symtomen avklingar så småningom när tumören har avlägsnats. Det tar trots allt tid innan kroppen är helt återställd, ofta flera månader. I denna återhämtningsfas fungerar binjurarna dåligt (eller bara den ena om den andra har tagits bort) och därför måste den nedsatta funktionen ersättas med hydrokortisontabletter. I anpassningsfasen händer det ett och annat: Huden fjällar när den förnyas, lederna värker och det kan dröja innan muskelkraften är återställd. Många drabbas av nedstämdhet i den fasen av återhämtningen eftersom de inte genast känner sig friskare. Symtomen är övergående och hälsotillståndet förbättras senast inom ett år. Efter tillfrisknandet återställs arbetsförmågan inom 1–6 månader. Efter operationen görs undersökningarna på endokrinologisk poliklinik utifrån en individuell plan.
Figur 2: Hypofystumör (A), tumör med annan lokalisation (B) och binjuretumör (C) som orsak till Cushings syndrom. ACTH från hypofystumören eller tumören av annan lokalisation förstorar båda binjurarna. En binjuretumör leder till att den andra binjuren förtvinar. Binjurens rikliga kortisolproduktion bromsar den normala funktionen i hypotalamus och hypofysen (brun pil). Därför leder borttagning av tumören alltid övergående till bristande kortisolproduktion i den återstående binjuren.