Lihavuuden hoito
Suomen Endokrinologiyhdistys ry Tulostettava versio
25.6.2013 Timo Sane
| Lihavuus ei ole vain kannettava taakka lihavalle itselleen vaan se heikentää elämänlaatua, altistaa lukuisille sairauksille, lisää terveydenhuoltopalveluiden käyttöä ja lyhentää elämän pituutta. Tärkeimmät lihavuuden oheissairaudet ovat aikuistyypin diabetes, jonka riskin lihavuus lähes 100-kertaistaa, kohonnut verenpaine, nivelrikko ja uniapnea. Näiden lisäksi lihavuus lisää valtimotaudin vaaraa, maksan rasvoittumista ja siitä johtuvaa kirroosia, kihtiä, syövän vaaraa (rintasyöpä, eturauhasyöpä, paksusuolisyöpä, kohtusyöpä ja munuaisyöpä) ja heikentää naisilla hedelmällisyyttä ja laskee miehillä mieshormonipitoisuutta. Lihavuuden ja sen oheissairauksien suhde on kaksisuuntainen – laihduttamalla on edullinen vaikutus kaikkiin edellä mainittuihin sairauksien kulkuun tai niiden riskiin. |
LIHAVUUDEN LUOKITTELU
Lihavuuden aste luokitellaan yleisimmin painoindeksin mukaan. Painoindeksi (kg/m2) lasketaan jakamalla paino (kiloina) pituuden (metreinä) neliöllä (paino/pituus2). Normaali painoindeksi on 18,5 - 25 kg/m2. Painoindeksi 25-30 kg/m2 merkitsee ylipainoa ja lihavuuden rajana on painoindeksi > 30 kg/m2. Lihavuus luokitellaan vaikeaksi, jos painoindeksi 35 - 40 kg/m2) ja sairaalloiseksi painoindeksin ollessa > 40 kg/m2.
LIHAVUUDEN YLEISYYS
Suomessa yli 30-vuotiaista aikuista puolet on ylipainoisia ja 20 % ylipainoisia. Vaikeasti lihavia väestöstä on noin 6 % ja sairaalloisesti lihavia on noin 2 %. Viime vuosikymmeninä lihavien osuus väestöstä on jatkuvasti kasvanut niin Suomessa kuin muuallakin maailmassa.
LIHAVUUDEN SYYT
Lihomiseen ei ole osoitettavissa yhtä yksittäistä syytä. Sen syynä on sairaus äärimmäisen harvoin. Perimä säätelee alttiutta lihomiseen, mutta yksittäisestä geenivirheestä johtuva lihavuus on Suomessa hyvin harvinaista ja tulee kyseeseen ainoastaan jo varhaislapsuudessa alkaneessa lihavuudessa. Useimmiten kyse on perimän ja ympäristön yhteentörmäyksestä. Ruoan rajaton tarjonta, muutokset syömistottumuksissa ja ravinnon laadussa sekä vähentynyt ruumiillinen työ johtavat siihen, että energiansaanti ylittää sen kulutuksen. Pienestä purosta tulee ajan myötä iso virta, sillä noin 50 kilokalorin (esim. 1 omena) jatkuva päivittäinen energiaylimäärä johtaa 10 vuodessa yli 20 kg:n painon nousuun. Siksi ainoa tie laihtumiseen ja painonhallintaan ovat pienet mutta pysyvät muutokset omissa elämäntavoissamme.
LIHAVUUDEN HOITO
Elämäntapamuutokset. Lihavuuden hoito perustuu aina energian saannin vähentämiseen ja sen kulutuksen lisäämiseen ja tämä tapahtuu vain omia elämäntapoja muuttamalla. Muutosten toteuttaminen on aina helpompaa, jos mieltää laihtumisesta tulevan hyödyn sekä oman voinnin kannalta että laihtumisen edulliset vaikutukset terveyteen. Tutkimusten mukaan jo 5 -10 %:n laihtumisella estetään monen sairauden puhkeamista ja kevennetään monen jo olemassa olevan sairauden hoitoa. Mitä vaikeammasta lihavuudesta on kyse, sitä epärealistisempaa on tavoitella normaalia painoa. Laihtumisella asettavat tavoitteissa kannattaa edetä asteittain ja pyrkiä välillä säilyttämään saavutettu laihtuminen. Tämä lisää onnistumisen tunnetta ja antaa myönteistä virettä myöhemmille tavoitteille.
Omien elämäntapojen muuttamisessa on hyvä edetä asteittain korjaamalla ensin ne tottumukset, joista luopuminen tuntuu helpoimmalta. Jos tämä ei riitä, on tehtävä lisää muutoksia. Muutokset kohdistetaan ateriarytmiin, ruoan valintaan, aterioiden koostamiseen ja arkipäivän askelien lisäämiseen. Kertaheitolla tehdyt radikaalit muutokset eivät yleensä kanna kauaksi. Olennaista ei ole, miten ruokavaliota muutetaan. Tärkeintä nautitun energian kokonaismäärän pienentäminen ja ravinnon koostaminen siten, että se tarjoaa riittävän määrän valkuaista, vitamiineja ja suojaravinteita. Jollekin sopii hiilihydraattien vähentäminen, toiselle rasvan vähentäminen ja kolmannelle kasvisvoittoinen ruokavalio. Askelmittari kertoo, tuleeko päivittäin riittävästi liikuttua vai ei. Tavalliset arkiset askareet kuten siivoaminen, vaatteiden silittäminen, pihatyöt ja jalkaisin kaupassakäynti lisäävät myös päivittäistä energian kulutusta.
Painonhallintaryhmähoito. Lihavuuden ja erityisesti vaikean ja sairaalloisen lihavuuden perushoito on terveydenhuollon yksikön toteuttama painonhallintaryhmähoito. Painonhallintaryhmää vetää tähän toimintaan koulutuksen saanut ohjaaja, joka voi olla sairaanhoitaja, terveydenhoitaja, ravitsemusterapeutti tai fysioterapeutti. Ohjaajalta edellytetään paitsi ammatillista osaamista myös kykyä ohjata ryhmätyöskentelyä. Ryhmähoito on tuloksil
taan osoittautunut paremmaksi kuin yksilöohjaus ja ajankäytöllisesti se on erittäin tehokasta. Ryhmässä on helpompi sitoutua päätöksiin kuin yksin toimiessa.
Painonhallintaryhmähoidon tavoitteena sekä jakaa laihtumiseen ja painonhallintaan liittyvää tietoa että opettaa arkipäivän ratkaisutaitoja, joilla selvitään ylipainoa ylläpitävistä ja laihtumista estävistä tavoista ja tottumuksista. Painonhallintaryhmän kesto on yleensä 6 kk, mutta joskus se voi olla lyhyempi tai pitempi. HUS:ssa tehdyn tutkimusten mukaan 2 vuotta kestänyt ryhmähoito ei johtanut parempaan laihtumistulokseen kuin lyhyempi ryhmähoito. Ryhmähoidolla saavutettua pysyvää laihtumistulosta ennustaa säännöllinen ryhmään osallistuminen, sen aikana tapahtuva laihtuminen ja säännöllinen ryhmähoidon jälkeen toteutunut painon seuranta.
Ryhmähoitoon voi kuulua osana erittäin niukkaenergisen (ENE) ruokavalion jakso, jolloin normaalin ruoan asemasta syödään valmiita apteekista saavia ENE-valmisteita (mm. Nutrifast®, Modifast®, Nutrilett® ja Allevo®). Niiden sisältämä energiamäärä on pieni (noin 600 kcal), mutta valmisteet sisältävät riittävästi hyvälaatuista valkuaista ja ne tyydyttävät päivittäisen vitamiinien- ja suojaravinteiden tarpeen. ENE-valmisteiden lisänä voidaan käyttää kalorittomia juomia, lähes kalorittomia vihanneksia ja kuituvalmisteita. ENE-valmisteita käytetään yleensä 8-10 viikkoa yhtäjaksoisesti, joskus yksilöllisesti pitempään.
ENE-jakson aikana elimistö menee lähes paastotilaan, nälän tunne häviää ja rasvakudokseen varastoitunut rasvaa käytetään energialähteenä. ENE-dietin aikana laihdutaan tavallisesti noin 1,5 - 2,5 kg viikossa. Laihtumisnopeus riippuu asianomaisen lähtöpainosta. ENE-dietin aikana diabeetikoin insuliinin tarve pienenee nopeasti ja myös insuliinieritystä lisäävät lääkkeet käyvät tarpeettomiksi. Hoidon alussa tapahtuu runsaasti suolan ja veden menetystä, minkä vuoksi nesteenpoistolääkkeiden tarve vähenee. ENE-hoito pienentää myös verenpainetta ja viikkojen kuluessa verenpainelääkkeiden tarve vähenee. Ennen ENE-jakson alkua kannattaa käydä läpi hoitavan lääkärin kanssa tarpeelliset lääkehoidon muutokset.
ENE-dietin haittavaikutuksia ovat ihon kuivuminen, palelu ja joskus hiusten harventuminen. Myös sappirakko menee lepotilaan ja siten voi syntyä sappikiviä. Tätä voidaan estää nauttimalla aika ajoin pieni määrä rasvaa, esim ruokaöljyä, joka supistaa sappirakkoa. ENE-dietti voi myös laukaista kihtikohtaukseen, jos potilaalla on kihtitaipumusta. Kihtikohtaukset voidaan estää lääkehoidolla. ENE-dietti laihduttaa, mutta pitemmän päälle ratkaisevaa laihtumistuloksen kannalta on vanhojen ylipainoa ylläpitävien elämäntapojen hylkääminen ja uudenlaisiin syömis- ja liikuntatottumuksiin sitoutuminen. Perusenergiankulutus on aina ENE-jakson jälkeen pienempi kuin ennen hoitoa, koska laihtumisen myötä kuluu vähemmän energiaa niin lepotilassa kuin kevyempää kehoa liikuteltaessa. Siksi paluu aiempaan energian saantiin johtaa varmasti laihtumistuloksen menettämiseen.
Lääkehoito. Tällä hetkellä lihavuuden hoitoon on vain yksi lääke. Orlistaatti (Xenical® 120 mg:n kapseli reseptilääkkeenä, Alli® 60 mg:n kapseli itsehoitolääkkeenä) vähentää vain nautitun rasvan imeytymistä eikä itsessään imeydy lainkaan suolistosta. Orlistaatin tärkein haittavaikutus on rasvaripuli, jonka vaikeusaste korreloi nautitun rasvamäärän kanssa. Orlistaatti pienentää painoa noin 4-5 kg enemmän kuin pelkkä elämäntapamuutos. Hoidon vaikutus väistyy heti, kun lääkehoito lopetetaan. Orlistaatilla ei ole tällä hetkellä korvattavuutta.
Kirurginen hoito.
Aiheet. Lihavuuden kirurginen hoito tulee kyseeseen, mikäli sairaalloinen lihavuus on kestänyt yli 5 vuotta eikä terveydenhuollon toimintayksikön toteuttama asianmukainen konservatiivinen hoito (yleensä pinonhallintaryhmähoito) ei ole tuottanut riittävää tai pysyvää laihtumista. Potilaan on täytettävä leikkaushoidon kriteerit, jotka noudattavat Suomessa Aikuisten lihavuus Käypä hoito –suositusta sekä STM:n ohjeistusta lihavuusleikkauksista. Arvion leikkaushoidon tarpeesta tekee yliopisto- tai keskussairaalan endokrinologi tai lihavuuden hoitoon perehtynyt sisätautilääkäri. Kirurgista hoitoa toteutetaan tällä hetkellä työikäisille, alle 20-vuotiaille on leikkauksia Suomessa toistaiseksi tehty hyvin vähän.
Leikkausratkaisua puoltavat lihavuuden oheissairaudet (lääkehoitoa edellyttävä diabetes tai verenpainetauti, vaikea nivelrikko tai muu tukielinsairaus, hoitoa edellyttävä uniapnea) painoindeksin ollessa yli 35 kg/m2 ja hyvin suuri painoindeksi sellaisenaan (>40 kg/m2). Potilaan tulee olla nukutuskelpoinen ja yleistilan on oltava riittävä leikkauksen toteuttamiseksi. Jos ylipainoa ylläpitää runsas alkoholin käyttö, vaikea ahmiminen ja huomattava makean ym. herkkujen napostelu, leikkaushoidon hyöty voi jäädä vähäiseksi eikä sitä silloin kannata harkita ennen näiden ongelmien hallintaa. Potilaan on kyettävä sitoutumaan leikkauksenjälkeisiin syömismuutoksiin ja olla henkisesti valmis kohtaamaan leikkaushoitoon liittyvät mahdolliset komplikaatiot ja omassa kehossa laihtumisen myötä tapahtuvat muutokset.
Menetelmät. Suomessa käytetään tällä hetkellä kolmea leikkausmenetelmää, jotka kaikki tehdään lähes aina tähystysteitse. Yleisin menetelmä on mahalaukun ohitusleikkaus (kuva 1A), toiseksi yleisin mahalaukun kavennusleikkaus (kuva 1B) ja mahapantaleikkauksia (kuva 1C) tehdään enää satunnaisesti. Vuonna 2012 tehtiin Suomessa noin 1000 lihavuusleikkausta.
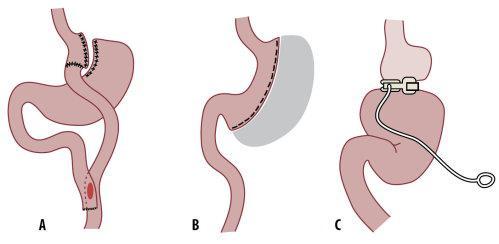
Kuva 1. Lihavuuden leikkaushoidon menetelmät: A) mahalaukun ohitus, B) mahalaukun kavennus ja C) säädettävä mahapanta. Lähde Sane T. Lihavuuden leikkaushoito. Lääkärin käsikirja 2013.
Mahalaukun ohituksessa (”gastric bypass”suurin osa mahalaukkua ja myös ohutsuolen alkuosa ohitetaan. Syöty ruoka kulkee ruokatorvesta pieneen ruokatorven alaosasta ja mahalaukun yläosasta muodostettuun pussukkaan ja siihen yhdistettyä ohutsuolen osaa myöten eteenpäin suolistoon. Suurin osa mahalaukusta jää elämään omaa elämää ja sen limakalvon tuottamat eritteet kulkevat normaalisti ohutsuolen alkuosaan. Ohitetun mahalaukun tähystäminen ei leikkauksen jälkeen ole mahdollisia. Toimenpide on myös pysyvä eikä yläruoansulatuskanavan anatomiaa voida enää palauttaa entiselleen.
Mahalaukun kavennusleikkauksessa mahalaukku typistetään ison kaarroksen myötäisesti hihamaiseksi (”sleeve gastrektomia”) ja ylimääräinen mahalaukku poistetaan. Tynkämahalaukku on mahalaukun tähystimen mentävä, joten ohutsuolta voidaan toimenpiteen jälkeen tutkia entiseen tapaan. Menetelmässä ei tehdä suoliliitoksia.
Mahapantaleikkauksessa mahalaukun yläosaan kiinnitetään tiukasti nesteen täyttämä silikonipanta, jonka kireyttä voidaan säätää ihon alle asetetun säätöportin kautta lisäämällä pantaan tai poistamalla pannasta nestettä. Pantatekniikan pulmana ovat pannan luistaminen paikaltaan ja sen syöpyminen mahalaukun seinämän lävitse.
Tähystysleikkauksen kulku. Tähystintekniikkaa käytettäessä vatsaontelo laajennetaan hiilidioksidilla, mikä voi ärsyttää palleaa ja osaltaan aiheuttaa hartiaan säteilevää hengityskipua heti leikkauksen jälkeen. Toipuminen tähystintekniikalla tehdystä leikkauksesta tapahtuu nopeasti ja potilas voidaan yleensä kotiuttaa toisena tai kolmantena leikkauksenjälkeisenä päivänä.
Syöminen leikkauksen jälkeen. Leikkauksen jälkeen nautitaan 2 viikkoa nestemäistä ravintoa ja tämän jälkeen siirrytään sosemaiseen ruokaan ja noin 3-4 viikon kuluttua leikkauksesta normaaliin kiinteään ruokaan (esim. puurot, uunikala, lihamureke). Kerralla nautitun ruoan määrä pienenee ja riittävän energiansaannin varmistamiseksi on siksi syötävä useasti päivässä. Nesteiden juominen tapahtuu totuttua paljon hitaammin ja siksi nautitut nestemäärät heti leikkauksen jälkeen voivat jäädä liian pieneksi ja altistaa kuivumalle. Nesteitä tulisi nauttia noin 2 litraa vuorokaudessa.
Vitamiinien ja suojaravinteiden käyttö. Mahalaukun ohitusleikkaus heikentää raudan, kalsiumin, D-vitamiinin ja B12-vitamiinin imeytymistä, minkä vuoksi tarvitaan pysyvästi näiden vitamiinien ja suojaravinteiden korvausta. Kaikkiin leikkausmenetelmiin liittyvä ja vähentyneestä ravinnon saannista laihtuminen johtaisi vitamiinien ja suojaravinteiden puutokseen ellei niitä leikkauksen jälkeen korvata monivitamiinivalmisteella (esim. Multivita Plus®). Tutkimusten mukaan leikkauksen jälkeen luuntiheys pienenee ja tämän estämiseksi kaikki leikatut potilaat tarvitsevat pysyvästi D-vitamiinia ja kalsiumia.
Kehon B12-vitamiinivarastot ovat suuret ja siksi mahalaukun ohitusleikkauksen jälkeen seerumin B12-vitamiinipitoisuus pienenee hitaasti ja sen lisätarve ilmenee vasta kuukausien kuluttua leikkauksesta, joillakin monivitamiinivalmisteen sisältämä B12-vitamiini on riittävä määrä. B12-vitamiinia voidaan korvata suun kautta tabletteina tai 3-4 kertaa vuodessa lihakseen annettavin pistoksin. B1-vitamiinin eli tiamiinin puute voi kehittyä, mikäli leikkauksen potilas oksentelee runsaasti leikkauksen jälkeen. Oksentelevalle potilaalle sen puute korvataan pistoksina tai jopa suonensisäisenä tiputuksena.
Ateriointi. Leikkauksen jälkeen syödään suunnitellusti useita pieniä aterioita päivässä. Seuraavassa on koottu ydinasiat leikkauksenjälkeisestä aterioinnista.
Aluksi leikkauksen jälkeen kylläisyyden tunne tulee hyvin nopeasti, jopa vain puolesta desilitrasta,
myöhemmin aterian koko kasvaa 1-2 desilitraan.
Aluksi on syötävä 6 – 8 kertaa vuorokaudessa.
On syytä välttää ruokia, jotka sisältävät kokonaisia siemeniä tai jyviä, pähkinöitä ja kasvisten tai hedelmien sitkeitä kuoria ja kalvoja. Nämä voivat johtaa suolen tukkeutumiseen.
Koska aterian koko pienenee, on viisasta suosia ravintosisällöltään hyviä ja monipuolisia ruokia (tummat viljatuotteet, vähärasvaiset maitotuotteet, vähärasvainen kala ja liha).
Rasvaisia ja makeita ruokia sekä alkoholia on kartettava, koska ne sisältävät runsaasti energiaa ja hidastavat laihtumista.
Nesteitä tulisi nauttia noin 2 litraa vuorokaudessa, vaikka se voi tuntua joskus työläältä.
Muista vitamiinivalmisteiden säännöllinen käyttö
Leikkauskomplikaatiot. Kaikkiin vatsaonteloon kohdistuviin leikkauksiin liittyy komplikaatioita kuten hengitystulehduksia, laskimotukoksia, leikkaussaumojen vuotoa ja haavainfektioita. Leikkauskuolleisuus 30 vrk:n aikana toimenpiteestä on alle 0,5%. HUS:n Peijaksen sairaalassa ei viiden vuoden aikana leikatuista yli 900 potilaasta yksikään ole kuollut. Välittömiä uusintaleikkauksia verenvuotojen vuoksi tarvitsee noin 3 % potilaista. Erilaisia potilaan toipumista hidastavia komplikaatioita esiintyy noin 10 %:lla leikatuista potilaista.
Lihavuusleikkauksen pysyvät haitat. Mahalaukun ohitusleikkauksen jälkeen ruoka pääsee hyvin nopeasti ohutsuoleen, mikä voi aiheuttaa ns. dumping-oiretta. Oireet johtuvat ainakin osaksi siitä, että nopea ruoan pääsy ohutsuoleen nopeuttaa ravinnon hiilihydraattien imeytymistä ja voimistaa aterianjälkeistä insuliinin eritystä. Tämä johtaa liialliseen verensokerin laskuun ja ilmenee sydämen tykytyksenä, hikoiluna ja heikotuksena. Oireet estetään välttämällä nopeasti imeytyviä hiilihydraatteja ja myös liikuntaa heti aterian jälkeen. Mahalaukun ohitusleikkaus voi myös aiheuttaa aterianjälkeistä ripulia. Mahalaukun ohitusleikkauksessa tehtävät suoliliitokset voivat kuroutua ja tämä aiheuttaa yleensä vuoden kuluessa leikkauksesta ruoan ja nesteen nauttimisen vaikeutta. Ongelma selviää tähystämällä ja ahtaumat voidaan tarvittaessa tutkimuksen aikana laajentaa.
Leikkauksenjälkeinen seuranta. Leikkauksen jälkeen ensimmäinen kontrolli toteutuu kirurgien toimesta, jolloin arvioidaan parantuminen kirurgisesta toimenpiteestä. Tämän jälkeen seuranta siirtyy sisätautipuolelle ja seurantakäynneillä arvioidaan laihtumista, syömistä, sokeri- ja rasva-arvoja, suolatasapainoa ja lääkehoidon tarvetta. Jo leikkauksen yhteydessä on yleensä diabeteksen lääkehoitoa tuntuvasti vähennetty. Seuranta erikoissairaanhoidossa kestää yleensä vuoden, jona aikana laihtuminen pääosin tapahtuu.
Laihtuminen leikkauksen jälkeen. Paino laskee eniten ensimmäisen puolen vuoden aikana leikkauksesta, minkä jälkeen laihtumisvauhti yleensä hidastuu. Tähän nopeaan painon laskuun voi liittyä hiusten lähtöä, väsymystä ja vilutusta. Laihtumisen myötä kannattaa lisätä liikuntaa, sillä se vaikuttaa myönteisesti laihtumistuloksen säilyttämiseen. Laihtumistulos on yksilöllistä, mutta vuoden kuluttua leikkauksesta potilaat ovat keskimäärin laihtuneet noin 25 % leikkausta edeltävästä painosta. Osalla potilaista laihtuminen voi olla tätä huomattavasti runsaampaa (> 30 %), mutta vastaavasti osalla tätä vähäisempää. Pitkäaikaiset (10 vuotta tai enemmän) seurantatutkimukset ovat osoittaneet leikattujen potilaiden painon alkavan hiljakseen nousta 1-2 vuoden kuluttua leikkauksesta ja osalla leikatuista vuosien kuluessa tapahtuva painon nousu voi olla huomattavaa. Siten leikkauksen jälkeisen laihtumisen pysyvyys edellyttää syömistottumusten pysyviä muutoksia.
Plastiikkakirurgiset korjausleikkaukset. Laihtumisen myötä olkavarsiin, reisiin ja erityisesti alavatsalle muodostuu ihohelttoja, jotka saattavat tarvita lääketieteellisistä syistä (ihon rikkoutuminen ja infektiot) plastiikkakirurgin arviota ja korjausleikkauksia. Plastiikkakirurgisten toimenpiteiden riskit ovat sitä suuremmat, mitä lihavampi potilas on. Siksi tällä hetkellä plastiikkakirurgisten toimenpiteiden kriteerinä on painoindeksi alle 32 kg/m2.